Обструктивное апноэ во сне (СОАС)

Обструктивное апноэ во сне — это хроническое нарушение, при котором во время сна происходят кратковременные остановки дыхания из-за временного перекрытия верхних дыхательных путей. Человек как бы «задерживает дыхание» неосознанно, и эти эпизоды могут повторяться десятки и даже сотни раз за ночь.
В результате организм испытывает нехватку кислорода, что приводит к микропробуждениям, нарушению структуры сна и развитию усталости, головных болей, снижению концентрации и повышенному риску сердечно-сосудистых заболеваний. Синдром обструктивного апноэ сна встречается у мужчин и женщин любого возраста, но чаще диагностируется после 40 лет и нередко сочетается с храпом.
История заболевания
Проблема остановок дыхания во сне впервые была описана врачами еще в середине XIX века, когда медики обратили внимание на связь между ночным храпом, сонливостью и внезапными смертями во сне. Термин «апноэ сна» был предложен в 1960-х годах, когда появились первые исследования с использованием электроэнцефалографии и регистрации дыхательных движений. В 1972 году группа американских ученых описала клиническую картину синдрома обструктивного апноэ сна, выделив его из общего понятия нарушений дыхания во сне.
В 1981 году появились первые системы для регистрации параметров сна — полисомнографы, которые позволили объективно фиксировать эпизоды апноэ и гипопноэ. С этого времени заболевание стало активно изучаться, были разработаны критерии диагностики и классификации. К началу 2000-х годов обструктивное апноэ сна было официально признано одной из наиболее распространенных причин хронической усталости и нарушений сердечно-сосудистой системы, а Всемирная организация здравоохранения включила его в перечень приоритетных заболеваний, влияющих на качество жизни. Сегодня СОАС рассматривается как важная медико-социальная проблема, требующая своевременного выявления и лечения.
Классификация и стадии развития обструктивного апноэ во сне
Согласно современным медицинским рекомендациям, выделяют несколько форм апноэ сна в зависимости от механизма его возникновения: обструктивное, центральное и смешанное.
Обструктивное апноэ сна связано с расслаблением мышц мягкого неба и глотки во время сна, из-за чего происходит сужение или полное перекрытие дыхательных путей. При центральном апноэ проблема кроется в нарушении работы дыхательного центра головного мозга.
Для оценки тяжести СОАС используется показатель — индекс апноэ-гипопноэ (AHI), отражающий количество эпизодов остановок дыхания и частичного снижения его глубины в час сна. Принято выделять три стадии заболевания:
- Легкая степень — AHI от 5 до 15 эпизодов в час. Человек может не замечать выраженных симптомов, хотя отмечаются легкий храп, сонливость и утомляемость.
- Средняя степень — от 15 до 30 эпизодов в час. Нарушения сна становятся очевидными: появляются утренние головные боли, сухость во рту, ощущение недосыпа, снижается работоспособность.
- Тяжелая степень — более 30 эпизодов за час сна. В этом случае организм испытывает серьезный дефицит кислорода, повышается риск гипертонии, аритмии, инсульта и инфаркта.
Чем выше индекс и дольше длительность эпизодов апноэ, тем серьезнее последствия для здоровья. Без лечения синдром обструктивного апноэ сна приводит к хронической гипоксии, перегрузке сердечно-сосудистой системы и постепенному разрушению нормального режима сна.
Симптомы обструктивного апноэ во сне
Родственники пациента часто отмечают, что во время сна человек как будто «замирает», после чего резко всхрапывает и делает глубокий вдох. Эти эпизоды остановок дыхания во сне могут длиться от нескольких секунд до минуты.
Из-за частых микропробуждений мозг не получает полноценного отдыха. Утром пациент чувствует разбитость, даже если спал всю ночь. В течение дня возникает сонливость, заторможенность, трудности с концентрацией внимания. Могут появляться раздражительность, перепады настроения, снижение памяти.
Со временем добавляются симптомы, связанные с системным кислородным голоданием — повышение артериального давления, нарушение сердечного ритма, повышение уровня сахара в крови, снижение половой активности.
У некоторых людей наблюдаются ночные пробуждения с ощущением паники или удушья. Это результат того, что при остановке дыхания во сне уровень кислорода в крови резко падает, и организм рефлекторно пробуждается, чтобы восстановить дыхание.
Важно понимать, что не каждый храп является проявлением апноэ.
Причины развития апноэ во сне
Обструктивное апноэ сна возникает, когда во сне расслабляются мышцы глотки и мягкого неба, и просвет верхних дыхательных путей сужается или закрывается. Генетическая предрасположенность также играет роль, у некоторых людей форма черепа и расположение мягких тканей предрасполагают к возникновению нарушений дыхания во сне.
Кроме анатомии есть провоцирующие факторы. Повторяющиеся ночные нарушения снижают тонус глоточных мышц и усугубляют процесс, формируя порочный круг ухудшения. У мужчин избыточная масса тела и абдоминальное ожирение чаще ассоциируются с выраженной клиникой. У женщин клиническая картина может быть смазанной, особенно в менопаузе и после нее.
Для выбора тактики важна дифференциация факторов риска и непосредственных причин. При выраженных анатомических отклонениях проводят ЛОР-оценку и обсуждают оперативные методы восстановления проходимости верхних путей. При ожирении ключевым является снижение массы тела, коррекция диеты и увеличение физической активности. Консервативные подходы включают позиционную терапию, подбор ночных ортодонтических капп, которые сдвигают нижнюю челюсть вперед, и применение аппаратов с постоянным или автоматическим положительным давлением в дыхательных путях во время сна. Эти методы помогают удерживать просвет глотки открытым и существенно уменьшать число эпизодов обструкции.
Раннее выявление и устранение провоцирующих факторов позволяют снизить вероятность прогрессирования. Отказ от курения, ограничение алкоголя, улучшение носового дыхания и коррекция массы тела уменьшают выраженность храпа и ночных остановок дыхания. При появлении дневной сонливости, утренних головных болей или жалоб окружающих на паузы во сне рекомендуется пройти диагностику у специалиста и обсудить возможные варианты лечения.
Получить консультацию

Особенности апноэ сна у разных возрастных групп
-
Апноэ у взрослых
У взрослых синдром обструктивного апноэ сна чаще связан с избыточным весом, возрастными изменениями и анатомическими особенностями. Мужчины страдают чаще, но у женщин симптомы нередко маскируются жалобами на усталость, снижение работоспособности и депрессию. Типичные проявления — громкий храп, дневная сонливость, снижение концентрации и ухудшение памяти. Важна оценка сопутствующих заболеваний, таких как артериальная гипертензия и нарушения сердечного ритма. Терапия у взрослых обычно комплексная. Включают рекомендации по снижению веса и коррекции образа жизни, позиционную терапию и ортодонтические устройства. При подтвержденной диагностике эффективным вариантом является аппаратная поддержка с положительным давлением в дыхательных путях ночью. -
Апноэ у детей
Проявления у малышей отличаются от взрослых. Ребенок может храпеть, часто просыпаться, быть раздражительным, показывать снижение внимания и успеваемости в школе. Апноэ у ребенка влияет на общее развитие, может замедлять рост и вызывать нарушения поведения. Диагностика включает осмотр ЛОР-специалиста и при необходимости ночное мониторирование. При подтверждении причинной роли аденоидов и миндалин часто показано их удаление. После аденотонзиллэктомии у значительной части детей отмечается устойчивое улучшение сна и поведения. В отдельных случаях применяют ортодонтические методы для коррекции челюстных аномалий. Важно динамическое наблюдение и оценка эффективности проведенного вмешательства. -
Апноэ у новорожденных
У новорожденных и недоношенных детей апноэ имеет свои особенности и часто связано с незрелостью дыхательного центра, перинатальными осложнениями или врожденными аномалиями верхних путей. Эпизоды могут проявляться паузами в дыхании, бледностью, снижением тонуса или падением насыщения кислородом. В таких ситуациях требуется тщательное наблюдение. В условиях стационара проводят мониторирование дыхания и сатурации. При необходимости используются неинвазивные методы дыхательной поддержки и специальная позиционная коррекция при кормлениях. План выписки и амбулаторного наблюдения разрабатывает команда педиатра, неонатолога и ЛОР-специалиста. Раннее выявление и адекватное наблюдение у младенцев снижают риск осложнений и помогают обеспечить нормальное развитие ребенка.
Диагностика
Диагностика обструктивного апноэ сна начинается с тщательного сбора жалоб и анамнеза. Врач уточняет наличие храпа, описанных родственниками пауз в дыхании, дневной сонливости и утренних головных болей.
Стационарная полисомнография
Стационарная полисомнография — это комплексное исследование сна в лабораторных условиях под наблюдением специалиста. Пациент подключается к системе, которая регистрирует электроэнцефалограмму, электроды движения глаз, мышечную активность, поток воздуха через нос и рот, дыхательные усилия грудной клетки и живота, сатурацию кислорода, частоту сердечных сокращений, звук храпа и положение тела.
Такой набор данных позволяет отличить обструктивное апноэ от центрального, оценить тяжесть нарушений и выявить сопутствующие расстройства сна. Стационарная полисомнография считается «золотым стандартом» диагностики, так как фиксирует не только приостановки дыхания, но и структуру сна, микропробуждения и их связь с дыхательными событиями.
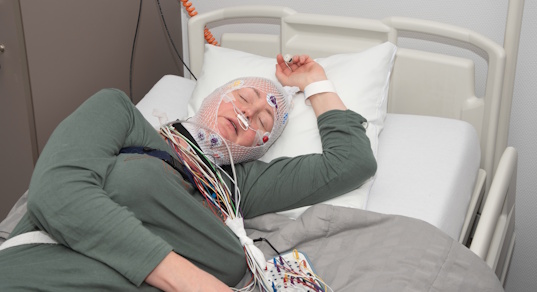
Пульсоксиметрия или полиграфия
Пульсоксиметрия — это простой ночной мониторинг насыщения кислородом и частоты сердечных сокращений. Она удобна для скрининга и укажет на выраженные падения сатурации, характерные для апноэ. Однако пульсоксиметрия не фиксирует дыхательные потоки и не дает полной картины сна. Этот метод более доступен по стоимости и удобен для домашнего использования. Его ограничение в том, что не всегда точно определяет стадию сна и не фиксирует электрическую активность мозга.
Амбулаторная полисомнография
Амбулаторная полисомнография проводится дома с использованием переносного оборудования, которое регистрирует расширенный набор параметров, близкий к стационарному. Пациент получает прибор и подключает датчики вечером. Устройства могут измерять поток воздуха, усилия дыхания, сатурацию, электронную активность и другие показатели. Амбулаторная полисомнография удобна для повторных измерений и для тех, у кого ночной сон в лаборатории отличается от домашнего. Качество записи зависит от правильности установки датчиков. Поэтому при интерпретации результатов учитывают возможные артефакты и необходимость повторного исследования в лаборатории.
Кардиореспираторное или респираторное мониторирование
Этот подход важен у пациентов с сердечно-сосудистыми заболеваниями, у которых ночные остановки дыхания влияют на ритм и гемодинамику. В отдельных случаях применяют дополнительные методы, такие как индуктивная плетизмография для оценки движений грудной клетки и живота или капнографию для измерения уровня углекислого газа. Такой мониторинг помогает оценить риск аритмий и подобрать индивидуальные меры наблюдения и лечения.
При каких симптомах показано полисомнографическое исследование
Полисомнография показана при наличии нескольких ключевых признаков. Если есть громкий прерывистый храп и свидетельства пауз в дыхании во сне. При ожирении и наличии факторов риска приоритетом становится инструментальная оценка. Также полисомнография нужна перед началом терапии аппаратом с положительным давлением и при сомнительных результатах амбулаторных тестов.
Развитие заболевания
Обструктивное апноэ сна обычно прогрессирует постепенно. На начальной стадии нарушения проявляются эпизодическим храпом и легкой дневной сонливостью. Без коррекции предрасполагающих факторов состояние может усугубляться. Повторяющиеся ночные остановки дыхания вызывают частые микропробуждения и хроническую фрагментацию сна. Это ведет к постоянному повышению активности симпатической нервной системы. Как следствие, развивается длительная нагрузка на сердце и сосуды, повышается артериальное давление и возрастает риск инфаркта и инсульта.
Хроническая гипоксия и фрагментация сна также негативно влияют на обмен веществ. У многих пациентов формируется инсулинорезистентность и нарушения липидного обмена. Неврологически длительное недосыпание приводит к снижению внимания, ухудшению памяти и повышению вероятности дорожно-транспортных происшествий при вождении.
Прогрессирование зависит от набора факторов: веса, анатомии верхних путей, образа жизни и сопутствующих заболеваний. При своевременной диагностике и адекватной терапии возможно полное или частичное восстановление нормального сна и снижение риска системных осложнений. Если же заболевание остается без внимания, последствия становятся хроническими и тяжело обратимыми.
Осложнения апноэ во сне
Метаболические расстройства часто сопутствуют СОАС. Хроническое нарушение сна ухудшает гликемический контроль, способствует инсулинорезистентности и накоплению жировой ткани. У больных нередко наблюдается ухудшение липидного профиля и повышенный риск развития сахарного диабета 2 типа. Эти изменения ускоряют атеросклеротические процессы и повышают общую кардиоваскулярную нагрузку.
Неврологические и когнитивные последствия проявляются снижением внимания, ухудшением памяти и замедлением психомоторных реакций. Пациенты становятся более уязвимы к профессиональным и бытовым травмам, в том числе к дорожно-транспортным происшествиям из-за дневной сонливости. Хроническая утомляемость и ухудшение качества жизни могут сопровождаться депрессивными состояниями и социальной дезадаптацией.
Дополнительные осложнения включают репродуктивные нарушения, такие как снижение либидо и эректильная дисфункция у мужчин, ухудшение переносимости физических нагрузок, частые головные боли по утрам. Во время хирургических вмешательств пациенты с невыявленным или нелеченым апноэ имеют повышенный риск послеоперационных осложнений, связанных с вентиляцией легких, аритмиями и длительным восстановлением.
Раннее выявление и адекватное лечение снижают вероятность развития многих из перечисленных осложнений. При корректной терапии часть негативных изменений обратима, а прогрессирование системных нарушений замедляется.
Лечение апноэ во сне
Лечение при обструктивном апноэ сна направлено на восстановление проходимости верхних дыхательных путей, уменьшение числа эпизодов приостановки дыхания и восстановление качественного сна. Подход индивидуален и обычно поэтапен. Первым шагом являются немедикаментозные меры. Снижение массы тела у пациентов с избыточной массой уменьшает давление на шейную область и часто значительно снижает выраженность симптомов. Отказ от курения и уменьшение употребления алкоголя уменьшают отек и расслабление тканей глотки. Коррекция режима сна и избегание снотворных препаратов повышают тонус дыхательных мышц.
При средней и тяжелой степени основной метод — аппаратная поддержка положительным давлением во время сна. Такая терапия предотвращает спадение стенок глотки, уменьшает количество эпизодов обструкции и улучшает насыщение кислородом, что ведет к исчезновению дневной сонливости и снижению кардиоваскулярных рисков. Для пациентов с легкой формой или при небольших анатомических особенностях применяют ортодонтические ночные каппы. Эти устройства смещают нижнюю челюсть вперед и расширяют просвет верхних путей, что уменьшает храп и частоту обструкций.
Позиционная терапия эффективна, когда нарушение усиливается в положении на спине. Специальные рекомендации и приспособления помогают пациентам сохранять боковое положение во сне и тем самым сокращают число ночных остановок дыхания. При выраженных анатомических деформациях и при неэффективности консервативных методов обсуждаются оперативные решения. Операции могут быть направлены на уменьшение объема мягкого неба, коррекцию носового дыхания, удаление аденоидов и миндалин у детей или реконструкцию челюстно-лицевой области у взрослых. Решение о хирургии принимает мультидисциплинарная команда на основе данных обследования.
Для отдельных больных доступны новые имплантируемые методы, такие как стимуляция гипоглоссального нерва у пациентов с противопоказаниями к стандартной аппаратной терапии или при ее неэффективности. Выбор метода зависит от тяжести, анатомии верхних путей и сопутствующих заболеваний. Важно учитывать переносимость и готовность пациента к длительному лечению.

Экспертное мнение врача
Ранняя диагностика и комплексный подход позволяют существенно снизить последствия синдрома обструктивного апноэ сна. Важно работать одновременно с факторами риска: уменьшать массу тела, корректировать образ жизни, улучшать носовое дыхание и при необходимости использовать аппаратную поддержку для поддержания проходимости верхних дыхательных путей. Такой подход восстанавливает качество сна и снижает нагрузку на сердце и метаболические системы.
Ключ к успешной терапии — системность и приверженность пациента. Аппаратная терапия или ортодонтические устройства эффективны при правильном подборе и регулярном использовании. При анатомических препятствиях решение принимает команда специалистов после тщательной инструментальной оценки.

Реабилитация
Реабилитация после начала терапии направлена на закрепление эффекта и адаптацию пациента к выбранным методам. Регулярное наблюдение и контроль эффективности обязательны. Для пациентов на аппаратной терапии проводят обучение пользованию аппаратом, подбор комфортной маски и оптимальных параметров. Поддержка специалиста повышает приверженность лечению и улучшает результаты.
Программа реабилитации включает коррекцию образа жизни: постепенное снижение веса, обучение правилам гигиены сна, рекомендации по физической активности. Физиотерапевтические упражнения, направленные на укрепление мышц глотки и дыхательной мускулатуры, могут улучшить тонус верхних путей. Дыхательные тренировки и занятия с логопедом помогают оптимизировать положение языка и механизмы глотания, что в ряде случаев снижает выраженность обструкций.
Психологическая поддержка и корректировка режима труда и отдыха помогают справиться с дневной сонливостью и усталостью. После хирургического вмешательства реабилитация включает контроль заживления, восстановление носового дыхания и управление послеоперационной болью. Долгосрочное наблюдение подразумевает периодическую оценку симптомов и при необходимости повторное исследование сна для коррекции терапии.
Комплексный и индивидуальный подход обеспечивает не только уменьшение ночных остановок дыхания, но и повышение качества жизни, снижение кардиометаболических рисков и возвращение к активной повседневной деятельности. Важно тесное сотрудничество пациента с врачом и другими специалистами на этапе реабилитации и дальнейшего наблюдения.
Профилактика
Профилактика направлена на уменьшение вероятности развития апноэ и замедление прогрессирования уже существующего нарушения. Первое и самое важное — контроль массы тела. Снижение избыточной массы снижает давление на область шеи и глотки, что уменьшает частоту эпизодов обструкции. Вторая задача — исключить провоцирующие факторы: отказаться от курения и ограничить потребление алкоголя, особенно перед сном, поскольку эти вещества усиливают расслабление мягких тканей и повышают риск ночных остановок дыхания.
Следующий блок мер — улучшение гигиены сна. Регулярный режима сна, отказ от тяжелой еды на ночь, оптимальная температура и темнота в комнате способствуют восстановлению нормальной структуры сна. Для людей с выраженным храпом полезно избегать сна в положении на спине и использовать позиционные приспособления, если положение усиливает проблему. При хроническом рините или плохом носовом дыхании важно лечение у ЛОР-специалиста, чтобы снизить сопротивление воздушному потоку через нос.
Регулярные медицинские осмотры нужны тем, кто имеет факторы риска: ожирение, артериальную гипертензию, сахарный диабет, сердечно-сосудистые заболевания. При появлении дневной сонливости, частых утренних головных болей или сообщений от близких о паузах в дыхании во сне следует обратиться за обследованием. Ранняя диагностика и своевременное начало лечения значительно снижают риск системных осложнений и улучшают качество жизни.
Врачи
Лицензии

в соответствии с рекомендациями Минздрава


